Diagnostyka insulinooporności nie jest prosta. Często wymaga zrobienia licznych badań, a interpretacja wyników zależna jest od wielu czynników. Dlatego bardzo ważne jest, żeby wyniki zobaczył lekarz dobrze znający temat insulinooporności. Istnieje kilka sposobów badania insulinooporności, jednak nie wszystkie są stosowane w codziennej praktyce lekarskiej. Niektóre wykorzystuje się jedynie w celach naukowych, od innych już powoli się odchodzi, powstają też nowe metody diagnostyczne. Zobaczcie sami, jak zdiagnozować insulinooporność!
Istnieją dwa rodzaje badań insulinooporności: bezpośrednie i pośrednie. W każdej z nich mamy kilka metod diagnostycznych:
a) Bezpośrednie:
– metoda klamry metabolicznej (złoty standard)
– test tolerancji insuliny
– test supresji endogennej insuliny
b) Pośrednie:
– HOMA-IR
– Quicki (Quantitative Insulin Sensitivity Check Index)*
– współczynnik insulinemia/glikemia
– wskaźnik Matsudy
– dożylny test tolerancji glukozy
– podwójny test dożylnego obciążenia glukozą
– metoda Bergmana
– doustny test obciążenia glukozą (test OGTT)
* Wskaźnik ten oblicza się według wzoru: 1/(log insulinemii na czczo [µU/ml] + log glikemii na czczo [mmol/l]). O insulinooporności świadczy wartość < 0,34.
Jak widzicie jest tego sporo, jednak nie wszystko stosuje się w codziennej praktyce lekarskiej.
Jak zatem najprościej zdiagnozować insulinooporność?
Podstawowym i najprostszym badaniem jest oznaczenie poziomu insuliny i glukozy na czczo. Patrząc na wynik, ocenia się, czy poziom jest prawidłowy, czy nie. Kłopot w tym, że normy nie są jednoznacznie określone. W odniesieniu do stężenia insuliny we krwi często uznaje się w laboratoriach za normę wynik zakresie 3–25 mU/ml, jednak od jakiegoś czasu wiadomo, że normy laboratoryjne są zawyżone. Już wynik powyżej 10 mU/ml na czczo może wskazywać na insulinooporność.
Należy też pamiętać, że poziom insuliny zwiększa się fizjologicznie wraz z wiekiem, dlatego ważna jest indywidualna interpretacja wyników badań. 10 mU/ml u 12-latki trzeba inaczej zinterpretować niż ten sam wynik u 65-latki. W tym drugim przypadku najprawdopodobniej wszystko jest w porządku, ale u dziecka niekoniecznie.
Dużo prościej wygląda sytuacja w przypadku glukozy. Tutaj mamy jasno określone normy diagnostyczne (według PTD), które prezentują się następująco:
Poziom glukozy na czczo:
70–99 mg% (mg/dL) – wynik prawidłowy
100–125 mg% (mg/dL) – nietolerancja glukozy
< 126 mg% (mg/dL) – cukrzyca
Insulinooporni bardzo często spotykają się z badaniem, które potocznie nazywamy „krzywa glukozowo-insulinowa”, „krzywa glukozowa” lub „krzywa insulinowa”. Co to jest? To nic innego, jak znany od dawna test obciążenia glukozą (OGTT), który stosuje się w diagnostyce cukrzycy.
Obecnie znajduje on też wykorzystanie w diagnostyce insulinooporności i innych zaburzeń metabolicznych, takich jak hipoglikemia, hiperinsulinemia czy nietolerancja glukozy.
Test polega na oznaczeniu jednego dnia poniższych wskaźników:
glukoza i insulina :
- na czczo
- po 1 godz. od obciążenia glukozą 75 g
- po 2 godz. od obciążenia glukozą 75 g
„Obciążenie glukozą” to inaczej wypicie roztworu zawierającego 75 g glukozy (glukozę rozpuszcza się w niewielkiej ilości wody i wypija w ciągu maksymalnie 5 minut od pobrania krwi na oznaczenie insuliny i glukozy na czczo). Normy dla glukozy po obciążeniu przedstawiają się następująco:
Poziom glukozy po 1 godzinie:
> 140 mg% (mg/dL) – wynik prawidłowy
140–200 mg% (mg/dL) – stan przedcukrzycowy
< 200 mg% (mg/dL) – cukrzyca
Poziom glukozy po 2 godzinach:
> 140 mg% (mg/dL) – wynik prawidłowy
140–199 mg% (mg/dL) – nietolerancja glukozy
< 200 mg% (mg/dL) – cukrzyca
Problem pojawia się z insuliną, ponieważ tutaj nie ma jasno określonych norm po obciążeniu glukozą. Przyjmuje się, że wynik trzycyfrowy wyraźnie wskazuje na hiperinsulinemię i insulinooporność, natomiast problem jest z wynikiem dwucyfrowym.
W amerykańskiej książce The Insulin-Resistance Diet Cheryle R. Hart i Mary Key Grossman pojawiają się następujące normy dla insuliny:
> 10 mU/ml na czczo
> 50 mU/ml po 1 godz.
> 30 mU/ml po 2 godz.
> 10 mU/ml po 3 godz.
Jednak bezpośrednie przeniesienie tych norm – wyznaczonych w odniesieniu do populacji amerykańskiej – na grunt polski nie jest jednoznaczne. W polskiej literaturze (Szurkowska, Szybiński) spotykamy się z normami, których wartości pozostają zależne od BMI i mieszczą się w następujących zakresach:
Norma insuliny we krwi zależnie od BMI:
BMI < 25: insulina na czczo 2,0–12,0, po 2 godz. 5,0–60,0 mU/ml
BMI 25–30: insulina na czczo 3,0–15,0, po 2 godz. 0,6–91,0 mU/ml
BMI > 30: insulina na czczo 4,0–22,0, po 2 godz. 12,0–114,0 mU/ml
Badania wykazały, że u osób z prawidłową masą ciała insulina wzrasta czterokrotnie po dwóch godzinach w stosunku do wyniku na czczo. Wartość ta proporcjonalnie podnosi się wraz ze wzrostem parametrów BMI. Powinniśmy dążyć do osiągnięcia prawidłowych wyników osób o prawidłowej masie ciała. Temat norm dla insuliny na pewno wymaga jeszcze dokładniejszych badań. Mam nadzieję, że w ciągu najbliższych lat wiele w tym temacie się wyjaśni.
Istotnym wskaźnikiem insulinooporności jest wskaźnik HOMA-IR, który oblicza się według wzoru:
HOMA-IR = insulinemia na czczo (mU/ml) × glikemia na czczo (mmol/l) / 22,5
Można też skorzystać z kalkulatora na stronie: http://www.insulinoopornosc.com/kalkulator-homa-ir/Insulinooporność występuje, gdy HOMA-IR przekracza wartość 2. Niektóre źródła podają jednak, że insulinooporność zaczyna się, gdy HOMA-IR ma wartość >1; jeśli więc HOMA-IR w naszym wypadku ma wartość 1–2, warto skonsultować swoje wyniki i niepokojące objawy z lekarzem.
Jak przygotować się do testu obciążenia glukozą (OGTT)?
„Krzywa glukozowo-insulinowa” jest badaniem trudnym a jej wyniki mogą się zmieniać w zależności od różnych czynników, na które powinniśmy szczególnie zwrócić uwagę. Żeby wynik wyszedł jak najbardziej wiarygodny, powinniśmy pamiętać o tym, żeby:
- przez trzy dni przed wykonaniem badań nie stosować żadnych diet niskokalorycznych i niskowęglowodanowych (ze względu na ryzyko zaburzeń węglowodanowych i zafałszowania wyniku).
- przez trzy dni przed wykonaniem badań stosować dietę bogatą w węglowodany (jeść więcej pełnoziarnistego pieczywa, kasz, ryżu, owoców, warzyw)
- przez trzy dni przed wykonaniem testu nie pić alkoholu, palić papierosów, pić kawy, herbaty ani napojów kofeinowych.
- przed badaniem nie przyjmować tyroksyny, metforminy ani innych leków (należy skonsultować z lekarzem, na jaki czas odstawić metforminę; w wielu wypadkach jest to nawet 7 dni, a minimum 3).
- test wykonać na czczo rano, po całonocnym poście (ostatni posiłek powinno się zjeść 8–10 godzin przed badaniem), nie jeść i nie pić nic do końca badania.
- ważne jest, żeby test był wykonany rano, ponieważ reakcja na podaną dawkę glukozy będzie inna rano i inna po południu, a normy są wyznaczane w odniesieniu do porannych odczytów laboratoryjnych.
- nie robić badania, jeśli jesteśmy przeziębieni, chorzy, mamy jakąś infekcję, jesteśmy w trakcie antybiotykoterapii – wyniki nie będą miarodajne.
- nie robić badania w okresie intensywnych treningów i zawodów sportowych.
- kilka dni przed badaniem dobrze jest ograniczyć intensywność treningów, a dzień przed badaniem nie powinno się w ogóle trenować.
- podczas dwugodzinnego badania nie spacerować, nie iść po zakupy, do pracy, nie zawozić dziecka do przedszkola, tylko siedzieć w laboratorium (możemy wziąć komputer, książkę, telefon).
- nie rozcieńczać roztworu glukozy cytryną. Wiem, że niektóre pielęgniarki same podają cytrynę, ale może ona zaburzać wyniki badań.
- jeśli mamy skłonność do hipoglikemii, warto, żeby był ktoś z nami podczas badania. Oczywiście wiadomo, że w laboratorium zawsze możemy liczyć na pomoc, ale czasami osoba siedząca obok może szybciej zareagować i wezwać personel medyczny.
- w laboratorium krew jest pobierana z żyły, strzykawką, a nie za pomocą glukometru. Glukometr służy do samokontroli i ze względu na pewną granicę błędu nie jest narzędziem diagnostycznym.
- w przypadku zwymiotowania roztworu badanie jest nieważne i należy je powtórzyć w czasie wyznaczonym przez lekarza.
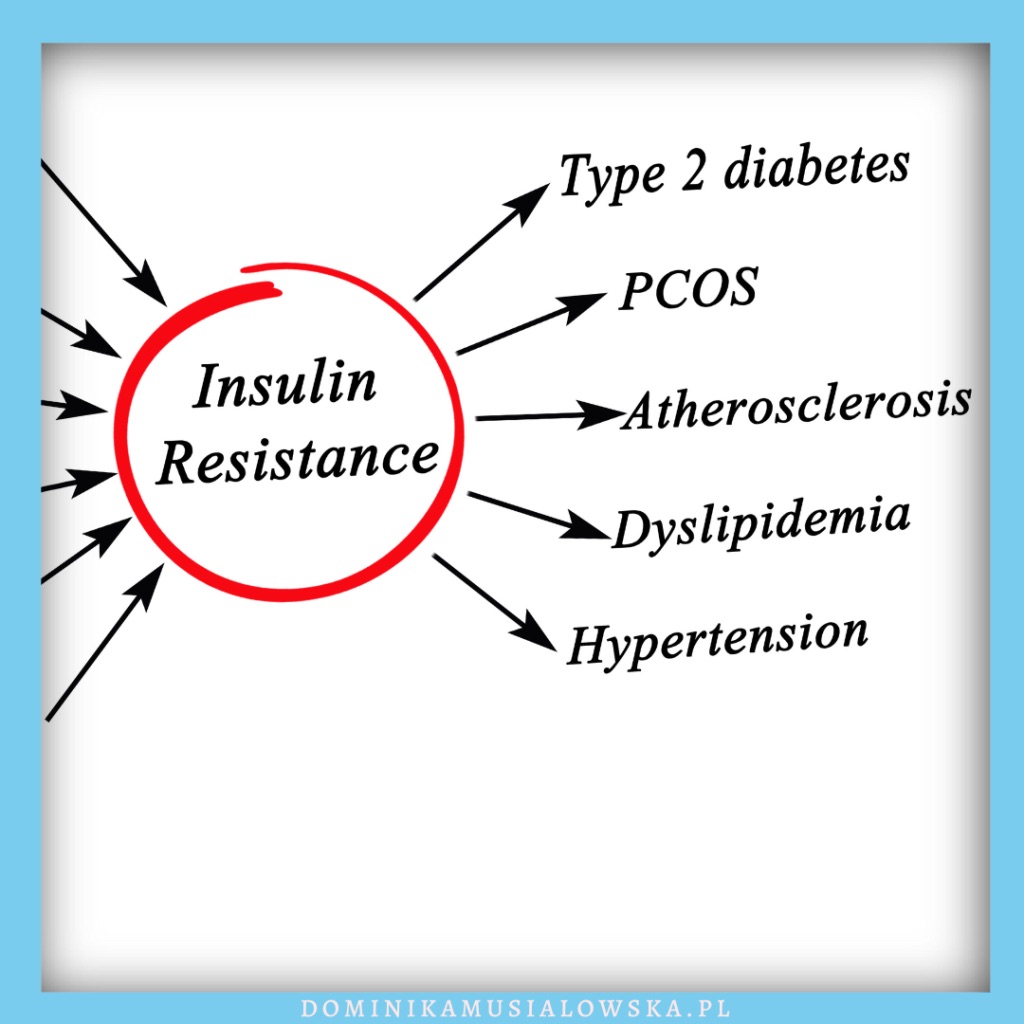
Insulinooporność to zaburzenie, które rzadko występuje samo.
Bardzo często idzie w parze z niedoczynnością tarczycy, chorobą Hashimoto, PCOS, cukrzycą, otyłością, stłuszczeniem wątroby, chorobami serca i miażdżycą.
Lekarz może zlecić szereg innych badań w celu głębszej diagnostyki:
- m.in. profil lipidowy (HDL, LDL, cholesterol całkowity, triglicerydy)
- CRP (badanie wykrywa stan zapalny w organizmie; w insulinooporności wynik może być podwyższony)
- oznaczenie poziomu witaminy D3, B12, ferrytyny (w insulinooporności mogą występować niedobory różnych witamin, a podczas leczenia metforminą może dojść szczególnie do niedoboru witaminy B12, dlatego warto kontrolować jej poziom i ewentualnie zadbać o suplementację)
- morfologia
- badanie moczu
- ciśnienie tętnicze krwi
- próby wątrobowe (ASPAT, ALAT, GGTP, bilirubina)
- oznaczenie poziomu kreatyniny (szczególnie przed rozpoczęciem leczenia metforminą; problemy z nerkami mogą być przeciwwskazaniem do stosowania metforminy)
- stężenie peptydu C
- poziom hemoglobiny glikowanej
- TSH (u osób z insulinoopornością często występują zaburzenia pracy tarczycy)
- indywidualny profil hormonalny (ważny w diagnostyce PCOS, hiperkortyzolemii itd. – endokrynolog wskaże, jakie badania hormonalne i w jakich dniach cyklu należy wykonać).
- …i wiele innych.
Test na insulinooporność – sprawdź czy Ciebie może to dotyczyć?
Jeśli podejrzewasz u siebie lub swoich bliskich insulinooporność, rozwiąż poniższy test. Nie zastąpi on oczywiście diagnozy lekarskiej, ale może ci pomóc w ocenie, czy twój stan zdrowia wymaga interwencji medycznej.
- Czy w twojej najbliższej rodzinie ktoś choruje na cukrzycę, nadciśnienie tętnicze, nadwagę lub otyłość, hipercholesterolemię, choroby serca lub miał udar?
- Czy miewasz często ochotę na słodycze lub słone przekąski?
- Czy często bywasz głodny niedługo po posiłku lub masz potrzebę spożywania dużej ilości pokarmów?
- Czy trudno ci zrzucić zbędne kilogramy mimo stosowania diety i regularnych ćwiczeń fizycznych?
- Czy tkanka tłuszczowa odkłada ci się głównie w okolicach talii?
- Czy masz brązowawe przebarwienia w okolicach karku, szyi, pach, piersi, zgięć łokci i kolan?
- Czy masz nieregularne miesiączki lub nastąpił u ciebie zanik miesiączki?
- Czy cierpisz na nadwagę lub otyłość?Czy chorujesz na PCOS?
- Czy cierpisz na choroby tarczycy?
- Czy masz wysoki poziom triglicerydów i (lub) LDL?
- Czy masz niski poziom HDL?
- Czy masz podwyższone ciśnienie krwi (lub w górnej granicy normy)?
- Czy miewasz hipoglikemię?
- Czy często odczuwasz zmęczenie mimo wysypiania się?
- Czy chorujesz na cukrzycę typu 2 lub masz nieprawidłową tolerancję glukozy?
- Czy masz BMI powyżej 25 kg/m2?
- Czy masz trudności z zajściem w ciążę lub doświadczyłaś wielokrotnych poronień?
Udzielenie twierdzącej odpowiedzi na trzy lub więcej pytań może świadczyć o insulinooporności – w takiej sytuacji należy wybrać się do lekarza i wykonać dokładniejsze badania diagnostyczne. Odpowiedź „tak” na chociaż jedno z tych pytań jest wskazaniem do konsultacji lekarskiej.
Czytaj na blogu Fundacji:
Zbadaj się na WIOSNĘ! Darmowe badania od firmy Synexus
Doustny test obciążenia glukozą (OGTT) – jak go wykonać i jak się do niego przygotować?
Test obciążenia glukozą (OGGT) czyli “krzywa glukozowa i insulinowa” – jak się przygotować?
A także:










0 komentarzy